Estetoscopio, otoscopio, oftalmoscopio. Herramientas de diagnóstico esenciales sin las que ningún médico de atención primaria puede prescindir. En esta década, se debe agregar otro a la lista: el dermoscopio.
Una breve historia de la dermatoscopia.
Los primeros dermatoscopios portátiles estuvieron disponibles a fines de la década de 1980 y, durante las dos décadas siguientes, tanto los instrumentos como la ciencia que respalda su uso se refinaron, inicialmente para lesiones pigmentadas y luego para lesiones no pigmentadas. Se desarrollaron cursos de capacitación, tanto presenciales como virtuales, para que los usuarios de dermatoscopio pudieran entender e interpretar los colores y estructuras que estaban viendo. Hoy en día, existe evidencia abrumadora de que la dermatoscopia mejora significativamente la precisión del diagnóstico de lesiones cutáneas.
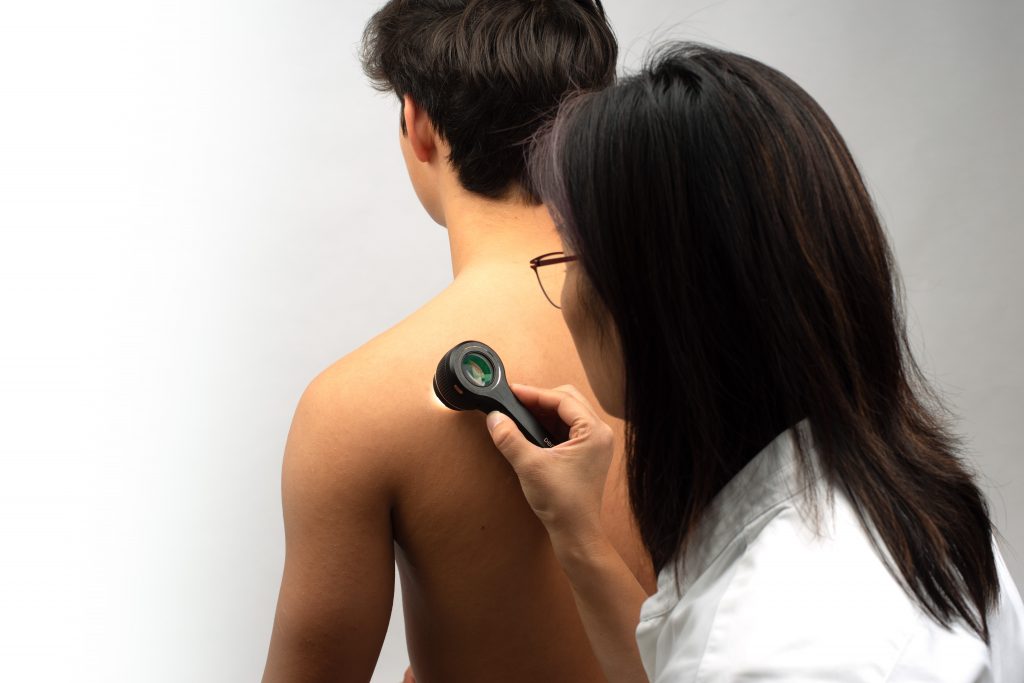
¿Qué es la dermatoscopia?
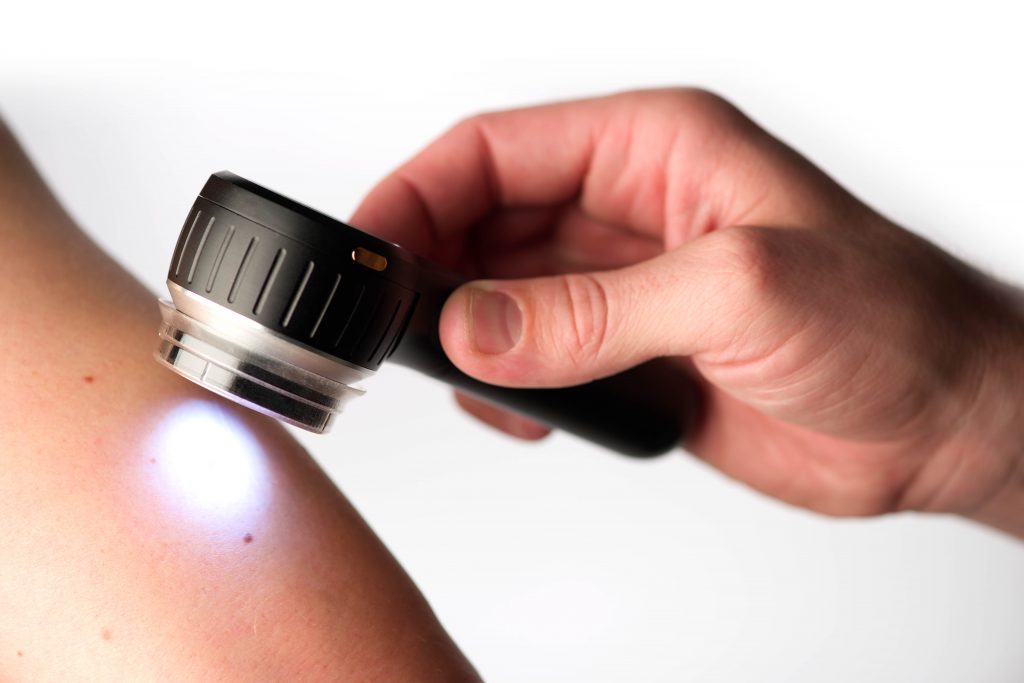
Un método no invasivo para visualizar y evaluar in vivo los colores y microestructuras de la epidermis, la unión dermoepidérmica y la dermis papilar, que no son visibles a simple vista. El dermatoscopio elimina el reflejo de la superficie haciendo transparente el estrato córneo y permitiendo el examen de la epidermis y la dermis superficial. La mayoría de los dermatoscopios proporcionan un aumento de x10.
¿Por qué el dermatoscopio se ha vuelto esencial?
Australasia tiene la mayor incidencia de cáncer de piel en el mundo. El gran volumen de la enfermedad significa que el diagnóstico y el tratamiento de la mayoría de los cánceres de piel se llevan a cabo en la atención primaria y solo los tumores más difíciles, siniestros o avanzados se derivan a la atención secundaria. Un alto nivel de precisión diagnóstica entre los médicos de cabecera es esencial para evitar pasar por alto los melanomas y, al mismo tiempo, reducir las extirpaciones innecesarias de lesiones benignas. Un documento publicado recientemente, Declaraciones de calidad para guiar el diagnóstico y tratamiento del melanoma en Nueva Zelanda, incluye lo siguiente.
Todos los profesionales de la atención primaria de la salud involucrados en la detección temprana del melanoma deben estar capacitados en el uso del dermatoscopio y realizar cursos de actualización periódicamente.
En las prácticas de atención primaria de salud, [los pacientes deben tener] acceso a por lo menos un profesional de atención primaria de salud designado y capacitado en el diagnóstico dermatoscópico y el tratamiento del melanoma.
Entrenamiento.
Todos los estudiantes de medicina reciben capacitación en el uso de los endoscopios mencionados al comienzo de este artículo. Algunas universidades ahora incluyen algo de formación en dermatoscopia en sus planes de estudio, pero para aquellos que se formaron en el milenio anterior, no había ninguna. De la misma forma que los dermatólogos requieren formación para poder diagnosticar con precisión lo que ven al microscopio, los dermatoscopistas también. Sin embargo, existe buena evidencia de que, para el novato, unas pocas horas de entrenamiento y el uso de un algoritmo mejoran significativamente la precisión del diagnóstico.
"¿Puedes por favor echar un vistazo a esta mancha en mi piel?"
Como médico de cabecera, ¿cuántas veces te han preguntado esto al final de una consulta? Si tiene un dermatoscopio en su escritorio y ha realizado la capacitación, puede examinar la lesión y asignarla rápidamente a 1 de 4 categorías.
- Un diagnóstico seguro, específico y benigno.
- Claramente maligno y requiere escisión.
- Sospechoso y requiere escisión o biopsia.
- No se
Con el aumento de la experiencia, se reducirá el número de lesiones de categoría 4 y aumentarán las de categoría 1. Al mismo tiempo, se puede alentar al paciente, cuya confianza en usted acaba de aumentar, a que asista a un chequeo completo de la piel. Los dermatoscopistas experimentados tienen mucha más confianza para hacer diagnósticos benignos, reduciendo la frecuencia de “si tienes dudas, córtalo”.

